© ΚΕΠΥ | Κέντρο Έρευνας και Εκπαίδευσης στη Δημόσια Υγεία, την Πολιτική Υγείας και την Πρωτοβάθμια Φροντίδα Υγείας
Συντονιστές:
Ηλίας Κονδύλης
Αναπληρωτής Καθηγητής Πρωτοβάθμιας Φροντίδας Υγείας – Πολιτικής Υγείας, Τμήμα Ιατρικής Α.Π.Θ.
Αλέξης Μπένος
Καθηγητής Υγιεινής, Κοινωνικής Ιατρικής και Πρωτοβάθμιας Φροντίδας Υγείας, Τμήμα Ιατρικής Α.Π.Θ.
Ερευνητική Ομάδα:
Ηλίας Κονδύλης – MD, PhD
Ιωάννης Παντουλάρης – MD
Ευθυμία Μακρίδου – PhD
Arianna Rotulo – PhDc
Στέργιος Σερέτης – PhD
Αλέξης Μπένος – MD, PhD
Εργαστήριο Πρωτοβάθμιας Φροντίδας Υγείας, Γενικής Ιατρικής και Έρευνας Υπηρεσιών Υγείας, Τμήμα Ιατρικής Α.Π.Θ.
Προτεινόμενη βιβλιογραφική παράθεση της μελέτης: Κονδύλης Η, Παντουλάρης Ι, Μακρίδου Ε, Rotulo A, Σερέτης Σ, Μπένος Α. Κριτική αποτίμηση της ετοιμότητας και των πολιτικών αντιμετώπισης της πανδημίας του νέου κορωναϊού (SARS – CoV-2): διεθνής και ελληνική εμπειρία. Έκθεση 2020.2. Θεσσαλονίκη: ΚΕΠΥ – Κέντρο Έρευνας και Εκπαίδευσης στη Δημόσια Υγεία, την Πολιτική Υγείας και την Πρωτοβάθμια Φροντίδα Υγείας. 2020.
Εισαγωγή
«Η επιδημία αποκάλυψε πόσο ανέτοιμοι υπήρξαμε. Η αναγνώριση της επιδημίας σε τοπικό επίπεδο καθυστέρησε. Τα εθνικά συστήματα υγείας υπερφαλλαγίστηκαν. Η διεθνής απάντηση ήταν αργή και ασυντόνιστη {…} Η επιδημική κρίση ελέγχθηκε τελικά, χάρη στις υπεράνθρωπες προσπάθειες του ιατρικού προσωπικού. Το κόστος όμως σε ανθρώπινες ζωές, οι κοινωνικές και οικονομικές της επιπτώσεις ήταν πολύ υψηλότερες από ότι όφειλαν να είναι».1
Το παραπάνω απόσπασμα δεν αποτελεί απολογισμό της τρέχουσας πανδημίας της νόσου του νέου κορωναϊού (Covid-19), αν και θα μπορούσε να είναι. Πρόκειται για απολογισμό της επιδημίας του αιμορραγικού πυρετού Ebola (ο οποίος έπληξε τις χώρες της Δ. Αφρικής την περίοδο 2013-15), διατυπωμένος το 2016 από μία εκ των πολλών διεθνών επιτροπών, οι οποίες συστάθηκαν μετά την επιδημία για να επανεκτιμήσουν τον παγκόσμιο κίνδυνο από επιδημικά φαινόμενα και να επανασχεδιάσουν τα πρωτόκολα επιδημικής ετοιμότητας σε διεθνές και τοπικό επίπεδο.
Η εμφάνιση επιδημιών δεν είναι ούτε σημερινό, ούτε μοναδικό φαινόμενο. Ενδεικτικά η πανδημία της «Ισπανικής Γρίππης» την περίοδο 1918-19 προκάλεσε 40 εκατ θανάτους παγκοσμίως.2 Τα δε τελευταία 20 χρόνια η ανθρωπότητα έχει έρθει αντιμέτωπη με νέους, άγνωστους μέχρι πριν, παθογόνους παράγοντες (πχ. SARS, MERS, Zika, Ebola), οι οποίοι έχουν προκαλέσει επιδημικές εξάρσεις και η εμφάνιση των οποίων σχετίζεται με την επαφή του ανθρώπου με άγρια είδη ζώων, το αυξημένο ζωικό κεφάλαιο και την αυξημένη εξ’ αυτού πιθανότητα ζωονοτικής μετάδοσης (zoonotic transmission).1
Ο κίνδυνος μίας πανδημίας, ήταν γνωστός.1,3 Το νέο στέλεχος του κορωναϊού (SARS-CoV2) την πυροδότησε, λόγω από ότι φαίνεται των ιδιαίτερων χαρακτηριστικών του, τα υψηλά ποσοστά δηλαδή ασυμπτωματικής νόσησης και τη ταχεία μεταδικότητα του.4
Καθώς η πανδημία διατρέχει τις χώρες ανά τον κόσμο αποκαλύπτει τα σημαντικά κενά στη διεθνή επιδημική ετοιμότητα και τις ευαλωτότητες των εθνικών συστημάτων υγείας – προϊόντα αμφότερα της χρόνιας υποχρηματοδότησης, αποδιάρθρωσής και εμπορευματοποίησής τους –5 και αναδυκνύει με τον πλέον τραγικό τρόπο την επανάληψη των ίδιων δομικών λαθών και αποτυχιών που είχαν παρατηρηθεί στην πρόληψη και αντιμετώπιση επιδημικών κρίσεων στο παρελθόν.6
Η εξέλιξη της πανδημίας Covid-19 μέχρι σήμερα
Σύμφωνα με τη τελευταία έκθεση του Παγκόσμιου Οργανισμού Υγείας (Π.Ο.Υ.) στις 12 Απριλίου, 103 μέρες δηλαδή μετά την αρχική ανακοίνωση των πρώτων κρουσμάτων άτυπης πνευμονίας – αγνώστου τότε αιτιολογίας στην επαρχία Hubei της Κίνας, η πανδημία Covid-19 έχει εξαπλωθεί σε 211 χώρες και περιοχές παγκοσμίως, αριθμώντας 1.7 εκατ επιβεβαιωμένα κρούσματα και πλέον των 105 χιλιάδων θανάτων.7 Οι κύριες εστίες διασποράς εντοπίζονται τώρα στο Β. Ημισφαίριο και πιο συγκεκριμένα σε Ευρώπη και ΗΠΑ,7 ενώ μεγάλη ανησυχία προκαλεί η πιθανή ταχεία διασπορά της covid-19 στο Νότιο Ημισφαίριο και οι ανυπολόγιστες συνέπειες σε ανθρώπινες ζωές που αυτή μπορεί να προκαλέσει.
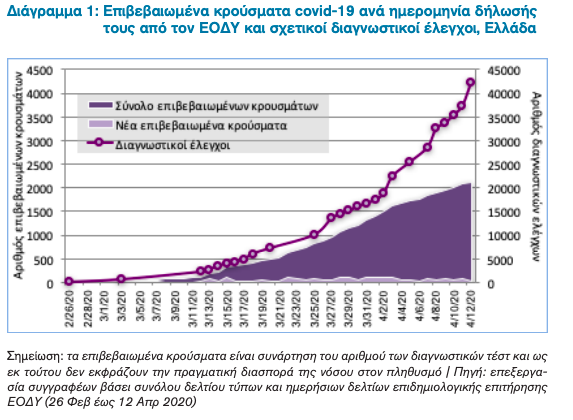
Στην Ελλάδα βάσει των τελευταίων διαθέσιμων στοιχείων του Εθνικού Οργανισμού Δημόσιας Υγείας (ΕΟΔΥ) στις 12 Απριλίου, 57 ημέρες δηλαδή μετά το πρώτο επιβεβαιωμένο κρούσμα στη χώρα, έχουν καταγραφεί 2,114 κρούσματα (εκ των οποίων το 36% χωρίς γνωστό επιδημιολογικό ιστορικό) σε σύνολο 42,261 διαγνωστικών ελέγχων – Διάγραμμα 1.10,11
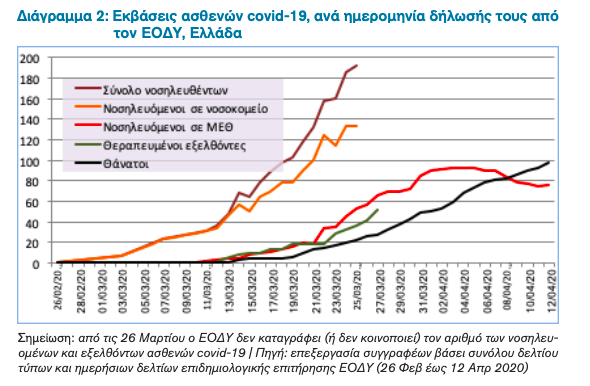
Ως προς τις εκβάσεις των ασθενών covid-19 σύμφωνα με τα τελευταία διαθέσιμα στοιχεία στις 12 Απριλίου, στην Ελλάδα καταγράφεται θνησιμότητα της τάξης των 0.92 θανάτων ανά 100,000 πληθυσμού ενώ 76 ασθενείς covid-19 παραμένουν νοσηλευόμενοι σε Μονάδες Εντατικής Θεραπείας – Διάγραμμα 2.10,11
Πέραν της άμεσης επίπτωσης στην υγεία των πληθυσμών, ο Οργανισμός Ηνωμένων Εθνών (Ο.Η.Ε.) επισημαίνει ότι η πανδημία θα έχει σημαντικές μεσο- και μακροπρόθεσμες επιπτώσεις: οικονομικές (προβλέπεται ύφεση μεγαλύτερη αυτή της «Μεγάλης Ύφεσης» του 2008-9), κοινωνικές (ραγδαία αύξηση της ανεργίας και μείωση εισοδημάτων) και πολιτικές (αμφισβήτηση πολιτικών δικαιωμάτων, στοχοποίηση και στιγματισμός κοινωνικών ομάδων) σε παγκόσμιο επίπεδο.8,9
—————————————————————————————————————————————————————
i Οι άμεσες επιπτώσεις της πανδημίας στην υγεία δεν αφορούν μόνο στην αυξημένη νοσηρότητα και θνησιμότητα από covid-19 αλλά συμπεριλαμβάνουν και την αυξημένη νοσηρότητα και θνησιμότητα λόγω υποθεραπείας όλων των υπόλοιπων νοσημάτων κατά τη διάρκεια της πανδημίας.8 Οι άμεσες υγειονομικές επιπτώσεις της πανδημίας είναι επίσης δυσανάλογα μεγαλύτερες στις ευπαθείς κοινωνικές ομάδες, στις οποίες συμπεριλαμβάνονται οι ηλικιωμένοι, οι εγκλεισμένοι πληθυσμοί (ηλικιωμένοι σε οίκους φιλοξενίας, μετανάστες και πρόσφυγες σε κλειστές δομές, άτομα που διαβιούν σε προνοιακές δομές και σωφρονιστικά ιδρύματα) και οι άστεγοι.9
————————————————————————————————————————————————————–
Βασικές αρχές αντιμετώπισης των επιδημιών και η έννοια της επιδημικής ετοιμότητας
Η αντιμετώπιση των επιδημιών απαιτεί ένα ευρύ και πολυεπίπεδο πλέγμα δράσεων, αρκετές από τις οποίες χρησιμοποιούνται σχεδόν με αναλλοίωτο τρόπο ήδη από την επιδημία της βουβωνικής πανώλης από τον 14ο αιώνα, με πιο γνωστή την καραντίνα (από την ιταλική λέξη quaranta, σαράντα), η οποία αναφέρεται στις 40 ημέρες απομόνωσης των πληρωμάτων των εμπορικών πλοίων, από τον υγιή πληθυσμό, προτού τους επιτραπεί η είσοδος στις πόλεις.12
Σήμερα οι παρεμβάσεις αντιμετώπισης των επιδημιών διακρίνονται σε τρεις βασικές κατηγορίες: τις φαρμακευτικές παρεμβάσεις, τις μη-φαρμακευτικές παρεμβάσεις και την επιδημιολογική επιτήρηση των λοιμωδών νοσημάτων.
Οι φαρμακευτικές παρεμβάσεις για τη διαχείριση των επιδημιών περιλαμβάνουν την έρευνα και παραγωγή νέων φαρμάκων, τις πολιτικές για την μαζική παραγωγή και διακίνηση εμβολίων και την καθολική εμβολιαστική κάλυψη του πληθυσμού.
Σε περιπτώσεις απουσίας φαρμάκων ή εμβολίων τα μόνα αποτελεσματικά εργαλεία για την αντιμετώπιση των επιδημιών είναι οι μη-φαρμακευτικές παρεμβάσεις οι οποίες διακρίνονται σε τέσσερις κατηγορίες: (α) απομόνωση (isolation) – αναφέρεται στον εντοπισμό συμπτωματικών ή εργαστηριακών επιβεβαιωμένων κρουσμάτων και στην απομόνωσή τους είτε κατ’ οίκον είτε σε ειδικά διαμορφωμένους χώρους νοσηλείας (β) καραντίνα (quarantine) – αναφέρεται στην ιχνηλάτηση των θετικών κρουσμάτων και την απομόνωση των ύποπτων επαφών τους είτε κατ’ οίκον είτε σε ενδεδειγμένους χώρους (γ) κοινωνική αποστασιοποίηση (social distancing) – αφορά στην μείωση των διαπροσωπικών επαφών σε επίπεδο κοινότητας για την αποφυγή επαφής ασυμπτωματικών ατόμων με υγιείς και συμπεριλαμβάνει κλείσιμο σχολείων, αγορών, εργασιακών χώρων και τον περιορισμό των συναθροίσεων (4) κοινωνική απομόνωση (community-wide containment) – εφαρμόζεται σε επίπεδο κοινότητας και σκοπό έχει την ελαχιστοποίηση των διαπροσωπικών επαφών και τον αυστηρό περιορισμό της κινητικότητας των πολιτών, επιτρέποντας μόνο τις ζωτικής σημασίας συναλλαγές ή δραστηριότητες.13
Προϋπόθεση για την επιτυχή εφαρμογή τόσο των φαρμακευτικών όσο και μη-φαρμακευτικών παρεμβάσεων είναι η ύπαρξη μόνιμου μηχανισμού επιδημιολογικής επιτήρησης στην κοινότητα, ο οποίος επιτρέπει τη συστηματική, δειγματοληπτική και συνεχή ανίχνευση κρουσμάτων λοιμωδών νοσημάτων πριν και κατά τη διάρκεια της επιδήμιας, δίνοντας πληροφορίες σε πραγματικό χρόνο για την εξέλιξη της επιδημίας, τη στοχευμένη εφαρμογή περιοριστικών μέτρων και το έλεγχο της αποτελεσματικότητάς τους.14
Τυπικά διακρίνουμε τρεις φάσεις στην αντιμετώπιση μίας επιδημίας: (α) Φάση περιορισμού (containment phase) – αφορά σε στοχευμένα μέτρα απομόνωσης και καραντίνας στα αρχικά στάδια μίας επιδημίας, όταν ο κύριος όγκος των κρουσμάτων αφορά σε εισαγόμενα κρούσματα και τις άμεσες επαφές τους (2) Φάση καθυστέρησης (delay phase) – αφορά σε οριζόντια μέτρα κοινωνικής αποστασιοποίησης και απομόνωσης, όταν υπάρχουν ενδείξεις διασποράς της επιδημίας στην κοινότητα (κρούσματα χωρίς γνωστό επιδημιολογικό ιστορικό) και σκοπό έχει την άμβλυνση και καθυστέρηση της κορύφωσης της επιδημίας προκειμένου να μπορέσουν να ανταποκριθούν οι υπηρεσίες υγείας στην αυξημένη ζήτηση και χρήση (3) Φάση μετριασμού (mitigation phase) – αφορά σε μέτρα αντιμετώπισης των υγειονομικών, κοινωνικών και οικονομικών επιπτώσεων της επιδημίας, όταν πλέον η επιδημία έχει εξαπλωθεί σημαντικά στην κοινότητα.15,16
Δεν υπάρχει ομοφωνία για το ποιός είναι ο κατάλληλος συνδυασμός, η κατάλληλη διάρκεια αυτών των φάσεων και των αντίστοιχών τους περιοριστικών μέτρων για τον έλεγχο της εξάπλωσης μίας επιδημίας.17, Ο Π.Ο.Υ. και ο Ο.Η.Ε. συνιστούν την εκτεταμένη ανίχνευση, ιχνηλάτηση, απομόνωση κρουσμάτων (“trace, test, treat”) κατά τη φάση περιορισμού μίας επιδημίας αλλά και τη συνέχιση αυτής της πρακτικής (ανάλογα με τη διαθεσιμότητα των διαγνωστικών τέστ και του ανθρώπινου δυναμικού δημόσιας υγείας) τουλάχιστον σε όλες τις ευάλωτες πληθυσμιακές ομάδες, όλους τους υγειονομικούς και όλους τους εγκλεισμένους πληθυσμούς τόσο κατά τη φάση καθυστέρησης όσο και κατά τη φάση μετριασμού της επιδημίας.9,18
Σε κάθε περίπτωση τα διαθέσιμα βιβλιογραφικά και ιστορικά δεδομένα δείχνουν ότι η έγκαιρη εφαρμογή περιοριστικών μέτρων (στοχευμένων ή/και οριζόντιων) επιβραδύνουν σημαντικά την εξέλιξη μίας επιδημίας,19 μειώνοντας τη συνολική της θνησιμότητα.2 Για χώρες δε που εφάρμοσαν εκταταμένα οριζόντια περιοριστικά μέτρα, η ύπαρξη μόνιμου μηχανισμού επιδημιολογικής επιτήρησης, η επάρκεια σε διαγνωστικά μέσα και ανθρώπινο δυναμικό για εκτεταμένη ανίχνευση, ιχνηλάτηση και στοχευμένη απομόνωση κρουσμάτων είναι αναγκαίες προϋποθέσεις για έξοδο από γενικευμένο lockdown, αποφυγή 2ου επιδημικού κύματος και αποτελεσματική αντιμετώπιση των όποιων επιδημικών αναζοπυρώσεων, ιδίως σε περιπτώσεις χαμηλής γενικής ανοσίας του πληθυσμού.19,20,21,22
Επιδημική ετοιμότητα μίας χώρας είναι η ικανότητα του συστήματος υγείας της να ανιχνεύσει, αναφέρει, ελέγξει και αντιμετωπίσει τις συνέπειες μίας επιδημίας.23
Είναι προφανές ότι η επιδημική ετοιμότητα μίας χώρας δεν περιορίζεται στην έγκαιρη απλά ανίχνευση, παρακολούθηση (μέσω επιδημιολογικής επιτήρησης) και ελέγχο (μέσω φαρμακευτικών και μη-φαρμακευτικών παρεμβάσεων) των όποιων επιδημικών εξάρσεων, αλλά περιλαμβάνει ένα ευρύτερο πλέγμα συντονισμένων δράσεων για την αντιμετώπιση των υγειονομικών, κοινωνικών και οικονομικών επιπτώσεων τους – διάγραμμα 3.23,24
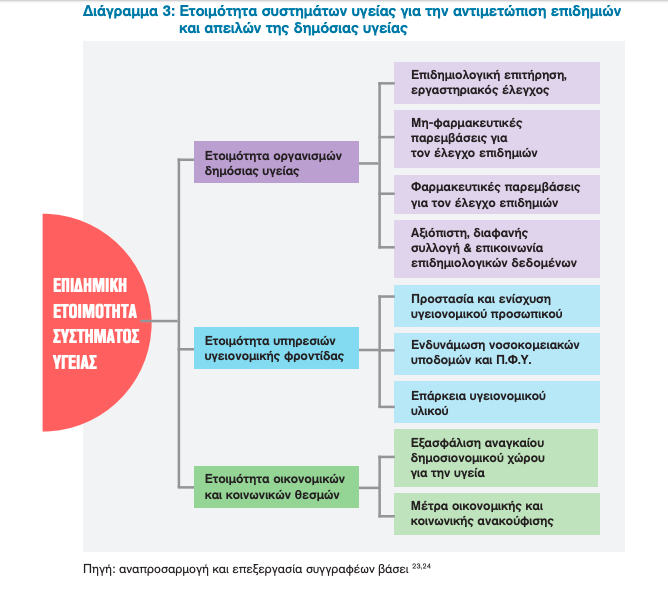
Εμπεριέχει για παράδειγμα δράσεις για την ενδυνάμωση των υπηρεσιών υγείας με μέτρα προστασίας και ενίσχυσης του υγειονομικού προσωπικού,25 επαρκείς νοσοκομειακές, εξωνοσοκομειακές υποδομές καθώς και επάρκεια υγειονομικού υλικού για την αντιμετώπιση της αυξημένης χρήσης εν μέσω επιδημίας,26 καθώς και στοχευμένες οικονομικές παρεμβάσεις για την εξασφάλιση της αναγκαίας χρηματοδότησης του συστήματος υγείας και τη λήψη όλων των αναγκαίων μέτρων οικονομικής και κοινωνικής ανακούφισης από τις συνέπειες της επιδημίας.9,24
Ετοιμότητα και πολιτικές αντιμετώπισης της επιδημίας covid-19 στην Κίνα
Ιστορικό της επιδημίας: Τα πρώτα κρούσματα άτυπης πνευμονίας στην Κίνα, συνδεόμενα με υπαίθρια αγορά ψαριών, εντοπίστηκαν στην πόλη Wuhan στις 31 Δεκεμβρίου 2019.27 Ο νέος κορωναϊός ταυτοποιήθηκε εντός 7 ημερών ενώ ενημερώθηκε άμεσα και ο Π.Ο.Υ.28 Η ανίχνευση και αναφορά των νέων αυτών κρουσμάτων από τις Κινεζικές αρχές κρίθηκε ως σχετικά έγκαιρη, σε σχέση τουλάχιστον με την ιδιαίτερα καθυστερημένη αντίδρασή τους στην αναφορά των πρώτων κρουσμάτων του SARS το 2003.4 Η πόλη όμως Wuhan, η οποία και αποτέλεσε το επίκεντρο της επιδημίας στην Κίνα, τέθηκε σε αποκλεισμό στις 23-24 Ιανουαρίου 2020, όταν ήδη δηλαδή 5 εκατ. Κινέζοι από την επαρχία Hubei είχαν ταξιδέψει σε άλλες περιοχές της Κίνας, διασπείροντας τον SARS-CoV2 σε όλη τη χώρα.29 Η επιδημία στην Κίνα έχει πλέον τεθεί υπό έλεγχο, με αναφορά λιγότερων από 100 κρούσματων ημερησίως (κυρίως εισαγόμενα ή από τοπικές εξάρσεις) σταθερά από τις 8 Μαρτίου,30 και υπαρκτό τον κίνδυνο 2ου επιδημικού κύματος ιδιαίτερα στις μεγαλοπούλεις της Κίνας εκτός επαρχίας Hubei, όπου τα ποσοστά ανοσίας του γενικού πληθυσμού παραμένουν χαμηλά.19,20
Μέτρα δημόσιας υγείας για την αντιμετώπιση της επιδημίας: Οι Κινεζικές αρχές άρχισαν να υλοποιούν κολοσιαίας έκτασης μέτρα δημόσιας υγείας για τον έλεγχο της επιδημίας,31 όταν ήδη αυτή βρισκόταν στο στάδιο της ευρείας διασποράς της στην κοινότητα. Η έκθεση του 25μελούς κλιμακίου του Π.Ο.Υ. που επισκέφτηκε την Κίνα στις 16-24 Φεβρουαρίου περιγράφει με λεπτομέρεια το συνδυασμό των στοχευμένων και οριζόντιων μη-φαρμακευτικών παρεμβάσεων που υλοποίησαν οι Κινεζικές υγειονομικές αρχές για τον έλεγχο της επιδημίας.27 Ενδεικτικά στην πόλη Wuhan (11 εκατ. κατοίκων) πέραν του κλεισίματος των σχολείων, θεάτρων, εργασιακών χώρων (διά της επέκτασης κατά τέσσερις εβδομάδες της αργίας της Κινέζικης Πρωτοχρονιάς),29 του περιορισμού της κυκλοφορίας των πολιτών και της απαγόρευσης εξόδου τους από την πόλη, οι Κινεζικές αρχές ανέπτυξαν 1,800 6μελείς κινητές μονάδες (απαρτιζόμενες από έναν επιδημιολόγο και 5 άτομα συνοδό προσωπικό), οι οποίες σε καθημερινή βάση διενεργούσαν διαγνωστικούς ελέγχους, εντοπίζοντας και ιχνηλατώντας κρούσματα.27 Μέτρα κοινωνικής αποστασιοποίησης και «επιθετικής ιχνηλάτησης» εφαρμόστηκαν και εκτός Wuhan/Hubei, διαφοροποιημένα όμως ανάλογα με τη διασπορά της νόσου σε κάθε περιοχή.27 Κατά τη φάση χαλάρωσης των περιοριστικών μέτρων, σταδιακά από τις 17 Φεβρουαρίου εκτός επαρχίας Hubei και από 16 Μαρτίου στην πόλη Wuhan,19,32 ως πρώτη προτεραιότητα τέθηκε η συστηματική επιδημιολογική επιτήρηση και η διατήρηση υψηλού αριθμού διαγνωστικών ελέγχων για την αποφυγή 2ου επιδημικού κύματος.19, 20
Υγειονομικά μέτρα για την αντιμετώπιση της επιδημίας: Οι Κινεζικές υγειονομικές αρχές ακολούθησαν την αρχή της “Τετραπλής Συγκέντρωσης” (Four Concentrations), συγκέντρωση δηλαδή πόρων, υγειονομικού δυναμικού, ασθενών και θεραπείας σε ειδικά κέντρα.27 Όλα τα σοβαρά και επιπλεγμένα περιστατικά νοσηλεύονταν σε νοσοκομεία αναφοράς, όλα δε τα ήπια και ασυμπτωματικά περιστατικά απομονώνονταν υπό ιατρική παρακολούθηση σε νοσοκομεία καταφύγια – Παρένθετο Κείμενο 1. 27,29 Η έκθεση του Π.Ο.Υ. περιγράφει με αναλυτικό τρόπο την ταχύτατη και μαζική επένδυση σε υποδομές και υγειονομικό προσωπικό στην Κίνα κατά τη διάρκεια της επιδημίας covid-19. Ενδεικτικά αναφέρει ότι στη πόλη Wuhan κατά τη διάρκεια της επιδημίας πέραν των 16 νοσοκομείων-καταφυγίων, κατασκευάστηκαν δύο νέα νοσοκομεία (συνολικής δυναμικότητας >2,600 κλινών), ενώ μετακινήθηκαν πάνω από 40,000 υγειονομικοί από άλλες περιοχές της Κίνας για παροχή υγειονομικής βοήθειας.27 Τα νέα νοσοκομεία τέθηκαν εκτός λειτουργίας μετά τις 16 Μαρτίου,32 αλλά η σημαντική επένδυση σε κλίνες ΜΕΘ παραμένει για την αντιμετώπιση πιθανού 2ου επιδημικού κύματος.27

Υγειονομικό προσωπικό κατά τη διάρκεια της επιδημίας: Υπολογίζεται ότι πάνω από 3,300 υγειονομικοί εκτέθηκαν στον SARS-CoV2 στην Κίνα (3.8% των συνολικών κρουσμάτων της χώρας),4 εκ των οποίων το 14.8% νοσηλεύτηκε σε σοβαρή ή κρίσιμη κατάσταση, ενώ σημειώθηκαν συνολικά 22 θάνατοι υγειονομικών.25,ii. Η έκθεση του Π.Ο.Υ. σημειώνει ότι στη συντριπτική τους πλειοψηφία τα κρούσματα σε υγειονομικούς σημειώθηκαν στην αρχή της επιδημίας όταν τα αποθέματα σε υλικά και η εμπειρία διαχείρισης των covid-19 ασθενών ήταν περιορισμένη. Στην πορεία δε της επιδημίας η πλειονότητα των κρουσμάτων σε υγειονομικούς (ιδίως αυτών εκτός της πόλης Wuhan) οφειλόταν σε έκθεση εκτός νοσοκομείου.27 Οι Κινεζικές αρχές βάσει αυτών των ευρημάτων υλοποίησαν πρόγραμμα επιδημιολογικής παρακολούθησης και ιχνηλάτησης των κρουσμάτων σε υγειονομικούς, τροποποιώντας τις πολιτικές προστασίας τους κατά την εξέλιξη της επιδημίας.27
————————————————————————————————————————————————————
ii Το υγειονομικό προσωπικό σε συνθήκες επιδημίας τελεί υπό διπλό κίνδυνο εργασιακής εξάντλησης και αυξημένης έκθεσης άρα και νόσησης από τον παθογόνο παράγοντα που προκαλεί την επιδημία.26 Στην Ιταλία οι μέχρι τώρα αναφορές κάνουν λόγο για νόσηση από covid-19 έως και του 20% του υγειονομικού προσωπικού της χώρας κατά τη διάρκεια της επιδημίας,46 ενώ στην Αγγλία οι πρώτες αναφορές κάνουν λόγο για παροπλισμό, ήδη πριν την έναρξη της εκθετικής αύξησης των νοσηλειών των ασθενών covid-19, του 20% των υγειονομικών της χώρας (νοσούντες ή ύποπτα κρούσματα σε κατ’ οίκον περιορισμό).47
———————————————————————————————————————————————————–
Ετοιμότητα και πολιτικές αντιμετώπισης της επιδημίας covid-19 στην Ελλάδα
Μέτρα δημόσιας υγείας για την αντιμετώπιση της επιδημίας: Τα πρώτα κρούσματα Covid-19 στην Ελλάδα ήταν εισαγόμενα από Ιταλία και Ισραήλ (μεμονωμένοι Έλληνες ταξιδιώτες ή μέλη οργανωμένων εκδρομών). Κατά τις δύο πρώτες εβδομάδες της επιδημίας δεν υπήρχαν ενδείξεις διασποράς του SARS-CoV2 στην κοινότητα, οπότε ακολουθήθηκε η κλασική μέθοδος στη δημόσια υγεία της εργαστηριακής διάγνωσης, απομόνωσης των θετικών κρουσμάτων (σε θαλάμους αρνητικής πίεσης) και ιχνηλάτησης των επαφών τους με παράλληλη απομόνωσή τους κατ΄οίκον. Η πολιτική αυτή εγκαταλείφθηκε τη 15η ημέρα της επιδημίας, στο 100ο επιβεβαιωμένο κρούσμα και αφού είχαν εντοπιστεί 11 κρούσματα άγνωστης επιδημιολογικής συσχέτισης («ορφανά»), ένδειξη έναρξης διασποράς του ιού στην κοινότητα (Διάγραμμα 4). Η πρόωρη αυτή εγκατάλειψη της πολιτικής της επιθετικής ιχνηλάτησης (φάση περιορισμού της επιδημίας) επισημοποιήθηκε στις 16 Μαρτίου όταν ο ΕΟΔΥ ανακοίνωσε τα νέα αυστηρότερα κριτήρια εργαστηριακού ελέγχου, βάσει των οποίων εργαστηριακός έλεγχος διενεργείται μόνο σε ασθενείς με οξεία λοίμωξη του αναπνευστικού με πυρετό και βήχα ή δύσπνοια καθώς και σε υγειονομικούς, ηλικιωμένους και άτομα με σοβαρά υποκείμενα νοσήματα εφόσον φυσικά παρουσιάζουν συμπτώματα οξείας λοίμωξης.34 Τα νέα κριτήρια που υιοθέτησε ο ΕΟΔΥ δεν είναι σε συμφωνία με τα προτεραιοποιημένα κριτήρια που θέτει ο Π.Ο.Υ. στη φάση καθυστέρησης μίας επιδημίας.18, iii
—————————————————————————————————————————————————————
iii Πρόωρη εγκατάλειψη της ιχνηλάτησης και του διαγνωστικού ελέγχου συμπτωματικών ατόμων και των επαφών τους (φάση περιορισμού), σημειώθηκε και στην Αγγλία. Αν και η Βρετανική κυβέρνηση δεν έχει δημοσιοποιήσει τα στοιχεία προς υποστήριξη της πολιτικής της, επικριτές της εν λόγω απόφασης επισημαίνουν ότι αυτή ληφθηκε λόγω της έλλειψης διαγνωστικών τέστ και της απόφασης της κυβέρνησης να αντιμετωπίσει την επιδημία ως ενιαίο εθνικό γεγονός παρά ως μία σειρά τοπικών ξεσπασμάτων με διαφορετικό ρυθμό και επίπεδο εξέλιξης ανά τη χώρα.48 Αντίστοιχα στη Γαλλία η μη υιοθέτηση της πολιτικής της μαζικής ιχνηλάτησης και των εκτεταμένων διαγνωστικών ελέγχων δεν υιοθετήθηκε λόγω διοικητικής αδυναμίας, έλλειψης διαγνωστικών τεστ και ανεπάρκειας πιστοποιημένων εργαστηρίων. Στις 28 Μαρτίου η εν λόγω πρακτική τέθηκε υπό αναθεώρηση, σε μία προσπάθεια εύρεσης τρόπου εξόδου από το lockdown.22
—————————————————————————————————————————————————————
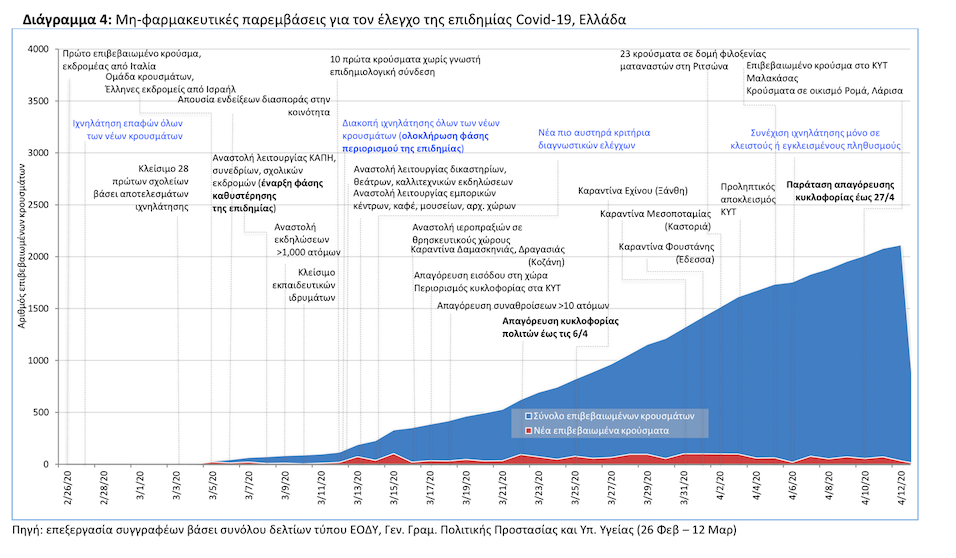
Εν τη απουσία εντατικών στοχευμένων μέτρων περιορισμού, το Υπουργείο Υγείας αποφάσισε την καθυστέρηση εξάπλωσης της επιδημίας μέσω της υιοθέτησης σταδιακά κλιμακούμενων μέτρων κοινωνικής αποστασιοποίησης και κοινωνικής απομόνωσης (φάση καθυστέρησης της επιδημίας). Η σταδιακή εισαγωγή αυτών των μέτρων έγινε τη 12η μέρα της επιδημίας με την αναστολή λειτουργίας των ΚΑΠΗ και ολοκληρώθηκε την 25η μέρα με την απαγόρευση κυκλοφορίας των πολιτών (Διάγραμμα 4). Κατά τη φάση καθυστέρησης της επιδημίας η ιχνηλάτηση των θετικών κρουσμάτων συνεχίστηκε μόνο σε λιγοστές περιπτώσεις εγκλεισμένων πληθυσμών (προληπτικά σε δομές φιλοξενίας ηλικιωμένων, σε δομές κράτησης ή φιλοξενίας μεταναστών και προσφύγων μετά από τυχαία αναγνώριση θετικών κρουσμάτων και πλέον πρόσφατα σε οικισμό Ρομά με πολλαπλά επιβεβαιωμένα κρούσματα). Τα δε οριζόντια περιοριστικά μέτρα φαίνεται να έχουν επιβραδύνει προς ώρας το ρυθμό εξάπλωσης της επιδημίας στην Ελλάδα, αν κρίνει κανείς από τη χαμηλή θνησιμότητα από covid-19 στην Ελλάδα σε σχέση με άλλες Ευρωπαϊκές χώρες και το σταθεροποιημένο αριθμό νοσηλευομένων σε ΜΕΘ (Διάγραμμα 2).
Τέλος, σύστημα επιδημιολογικής επιτήρησης και συστηματικού δειγματοληπτικού ελέγχου της επιδημίας Covid-19 δεν έχει ενεργοποιηθεί στην Ελλάδα, ενώ σημαντικά κενά παρατηρούνται στη συλλογή και κοινοποίηση αναλυτικών επιδημιολογικών δεδομένων, όπως έχει ήδη επισημανθεί σε προηγούμενο σημειώμα του ΚΕΠΥ.43 Τα αναμενόμενα χαμηλά ποσοστά ανοσίας στο γενικό πληθυσμό, λόγω των περιοριστικών μέτρων, καθιστούν την πορεία αντιμετώπισης της επιδημίας πολύμηνη και το σύστημα επιδημιολογικής παρακολούθησής της επιβεβλημένο.
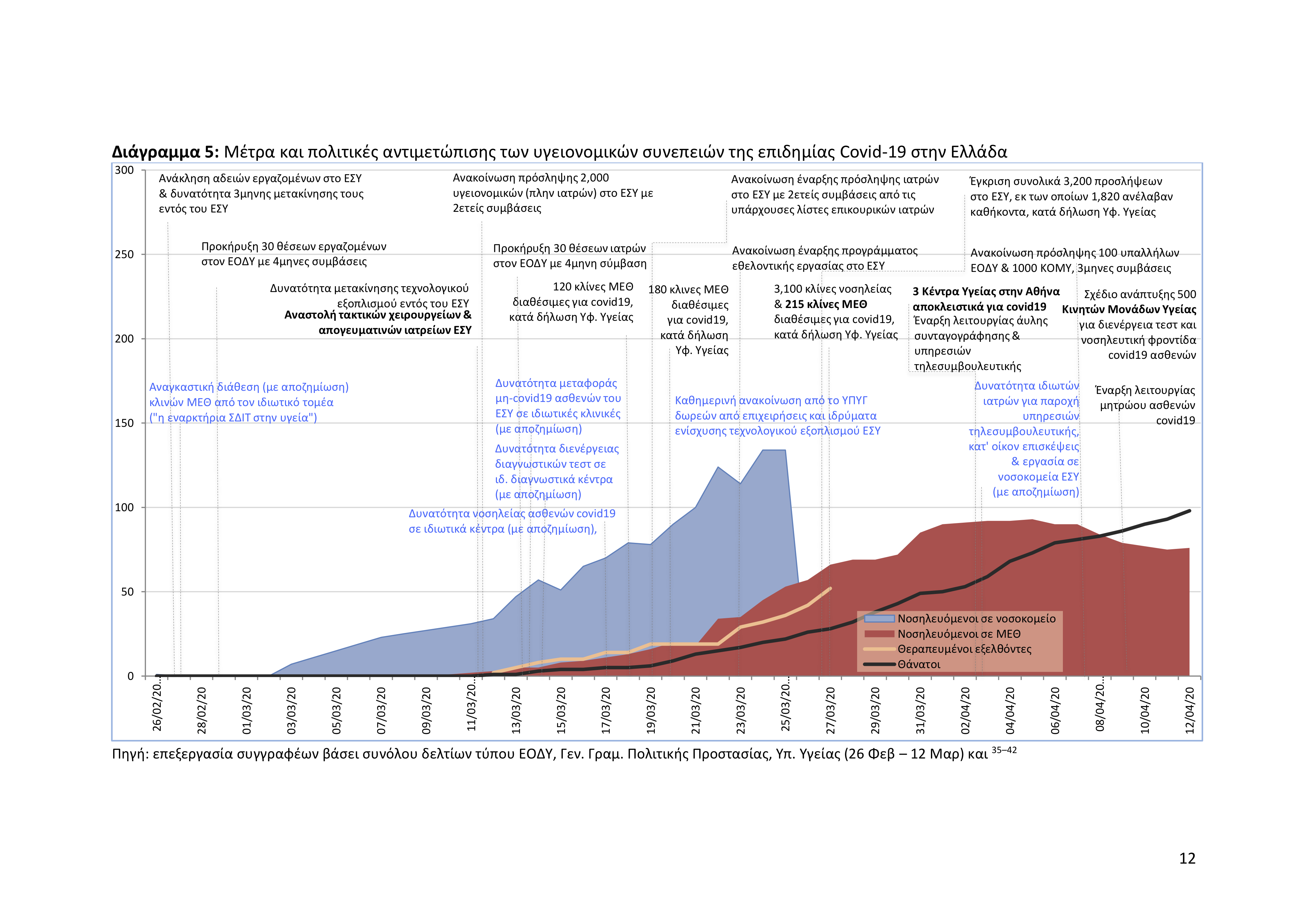
Υγειονομικά μέτρα για την αντιμετώπιση της επιδημίας: Ως προς τα υγειονομικά μέτρα προετοιμασίας του συστήματος υγείας, το οποίο κατά κοινή ομολογία ήταν απροετοίμαστο για την αντιμετώπιση μίας τέτοιας απειλής δημόσιας υγείας λόγω της χρόνιας υποχρηματοδότησής και αποδυνάμωσής του σε υποδομές και προσωπικό,5 η κυβέρνηση άρχισε να λαμβάνει μέτρα αρχής γενομένης στις 25 Φεβρουαρίου με την 1η (εκ των τεσσάρων συνολικά που εξέδωσε έως τις 30 Μαρτίου) Πράξη Νομοθετικού Περιεχομένου (ΠΝΠ),42 μία μέρα δηλαδή πριν την επιβεβαίωση του πρώτου κρούσματος στη χώρα – Διάγραμμα 5.
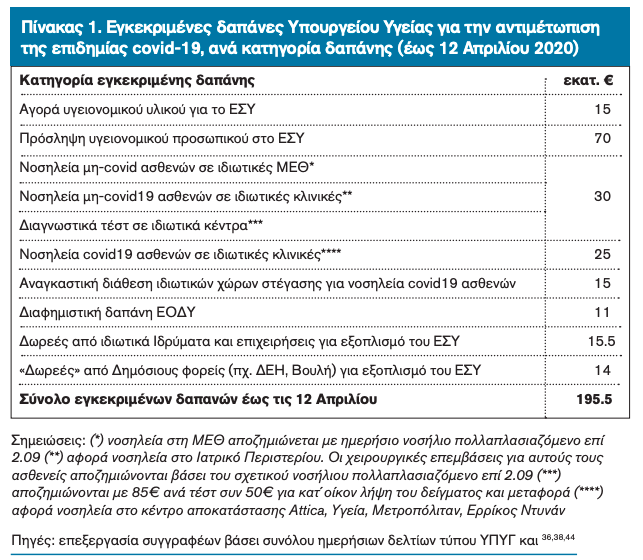
Παρά το γεγονός ότι ο Π.Ο.Υ. είχε ήδη χαρακτηρίσει από τις 30 Ιανουαρίου την επιδημία covid-19 ως παγκόσμια απειλή για τη δημόσια υγεία,28 το Υπουργείο Υγείας άρχισε να προμηθεύεται διά απευθείας αναθέσεων (άρθρο 3, 1ης ΠΝΠ) υγειονομικό υλικό (μέσα ατομικής προστασίας, φάρμακα και αναπνευστήρες) στα τέλη Φεβρουαρίου,42 όταν πλέον στην παγκόσμια αγορά η ζήτηση για τέτοια προϊόντα είχε ήδη εκτιναχθεί. Στα δε μέσα Μαρτίου άρχισε να αποδέχεται δωρεές (άρθρο 8, 3ης ΠΝΠ) από ιδιωτικούς και δημόσιους φορείς, για την εξασφάλιση του αναγκαίου εξοπλισμού του ΕΣΥ.39 Έως τις 12 Απριλίου το 66% της συνολικής χρηματοδότησης για αγορά ιατροτεχνολογικού εξοπλισμού και υγειονομικού υλικού για το ΕΣΥ προερχόταν από δωρητές (πίνακας 1). Ο τρόπος αυτός χρηματοδότησης του ΕΣΥ μέσω δωρεών κρίνεται ως μη βιώσιμος για την μεσο- και μακροπρόθεσμη αντιμετώπιση της επιδημίας covid-19. Η διεύρυνση της φορολογικής βάσης – μέσω της αντιμετώπισης της φοροαποφυγής και της κατάργησης των φοροαπαλλαγών μεγάλων επιχειρηματικών ομίλων μεταξύ των οποίων και αυτές των δωρητών – και η αύξηση της δημόσιας χρηματοδότησης του ΕΣΥ αποτελεί την μόνη βιώσιμη εναλλακτική λύση για την ουσιαστική ενίσχυση της επιδημικής ετοιμότητας του συστήματος υγείας σε μεσο- και μακροπρόθεσμη βάση.
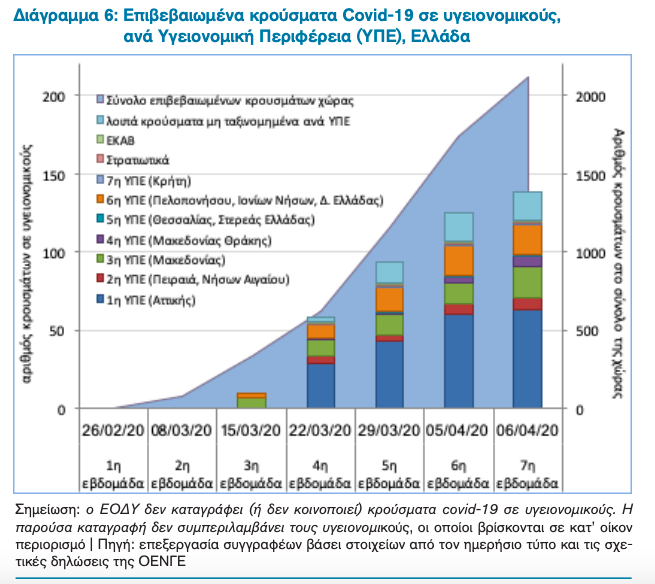
Ως προς τις πολιτικές ενδυνάμωσης και ασφάλειας του υγειονομικού δυναμικού του ΕΣΥ και των υπηρεσιών δημόσιας υγείας, έντονη ανησυχία προκαλεί η εμφανής υποτίμηση από πλευράς Υπουργείου Υγείας της ανάγκης κατεπείγουσας ενίσχυσής και προστασίας του καθώς και του χρονικού βάθους της επιδημικής κρίσης covid-19 στην Ελλάδα. Ενδεικτικά αναφέρεται ότι στα τέλη Φεβρουαρίου η 1η ΠΝΠ προέβλεπε την ενίσχυση του ανθρώπινου δυναμικού του ΕΣΥ, δια της ανάκλησης αδειών και της εσωτερικής μετακίνησης εργαζομένων εντός του ΕΣΥ (άρθρο 2),42 ενώ οι πρώτες 2,000 προσλήψεις υγειονομικών ΕΣΥ ανακοινώθηκαν μόλις την 15η μέρα από την έναρξη της επιδημίας (Διάγραμμα 5). Ο δε ΕΟΔΥ ενισχύθηκε τις πρώτες κρίσιμες μέρες με μόλις 30 εργαζόμενους,45 γεγονός προφανώς το οποίο συνδέεται με την πρόωρη εγκατάλειψη της πολιτικής μαζικής ανίχνευσης και ιχνηλάτησης κρουσμάτων στην Ελλάδα, αλλά και την πλημμελή συλλογή και καταγραφή επιδημιολογικών δεδομένων για την εξέλιξη της επιδημίας covid-19 στη χώρα μας. Πλημμελής επίσης υπήρξε και η εκπαίδευση καθώς και ο εξοπλισμός του υγειονομικού προσωπικού με μέσα ατομικής προστασίας. Έως τις 12 Απριλίου καταγράφηκαν 138 κρούσματα covid-19 σε υγειονομικούς (6.5% του συνολικού αριθμού των επιβεβαιωμένων κρουσμάτων στη χώρα), με το 51.5% των κρουσμάτων να εντοπίζονται σε νοσοκομεία του ΕΣΥ στην Αττική και το 30% σε νοσοκομεία της Δυτικής Μακεδονίας (Καστοριά) και της Δυτικής Πελλοπονήσου (Πάτρα) – Διάγραμμα 6. Η πρόσληψη τέλος υγειονομικού προσωπικού εν μέσω πανδημίας με συμβάσεις ορισμένου χρόνου (4μηνες για τους εργαζόμενους στον ΕΟΔΥ, 3μηνες για τους εργαζόμενους στις Κινητές Μονάδες Υγείας και 2ετείς για τους νεοπροσληφθέντες στο ΕΣΥ), πέραν του ότι αποκαλύπτει την αδυναμία εκτίμησης του βάθους της επιδημικής κρίσης από πλευράς Υπουργείου Υγείας, δεν αποτελεί βιώσιμη λύση για την μεσο- και μακροπρόθεσμη αντιμετώπιση της πανδημίας. Η πρόσληψη όλου του αναγκαίου προσωπικού στις υπηρεσίες δημόσιας υγείας και το ΕΣΥ με μόνιμη εργασιακή σχέση, αποτελεί αναγκαία προϋπόθεση για την ασφαλή έξοδο από το lockdown και την επιδημική θωράκιση της χώρας τους επόμενους μήνες.
Ιδιαίτερο τέλος προβληματισμό προκαλεί ο εμπροσθοβαρής και με ιδιαίτερη επιμέλεια σχεδιασμός του Υπουργείου Υγείας, έτσι όπως αυτός ξεδιπλώνεται εν μέσω υγειονομικής διαχείρισης της επιδημικής κρίσης στην Ελλάδα (Διάγραμμα 5), για τη σύναψη συμβολαιακών σχέσεων μεταξύ ιδιωτικού και δημόσιου τομέα στο χώρο της υγείας. Είναι ενδεικτικό ότι σχεδόν το 42% της εγκεκριμένης δαπάνης του Υπουργείου Υγείας για την αντιμετώπιση των υγειονομικών επιπτώσεων της επιδημίας κατευθύνεται στον ιδιωτικό – κερδοσκοπικό τομέα υγείας με όρους πολλαπλάσιου κόστους για τα ασφαλιστικά ταμεία και τον κρατικό προϋπολογισμό (Πίνακας 1). Η εγκατάλειψη της πολιτικής σύναψης συμβολαίων με το ιδιωτικό τομέα υγείας (πόσο δε μάλλον σε συνθήκες κατεπείγουσας, αδιαφανούς διαχείρισης τους) και η επίταξη των υποδομών του, με ένταξή τους στον κεντρικό σχεδιασμό του Υπουργείου Υγείας αποτελεί την μόνη ρεαλιστική λύση για την άμεση και μελλοντική αντιμετώπιση των υγειονομικών επιπτώσεων της επιδημίας.
Συμπέρασμα
Η επιδημία της νόσου του νέου κορωναϊού (Covid-19) αποκαλύπτει με τον πλέον οδυνηρό τρόπο την έλλειψη επιδημικής ετοιμότητας στις υπηρεσίες δημόσιας υγείας και τις χρόνιες ευαλωτότητες του εθνικού συστήματος υγείας στην Ελλάδα, προϊόντα αμφότερα της χρόνιας υποχρηματοδότησης και αποδιάρθωσής τους.
Η επιτυχής επιβράδυνση του 1ου επιδημικού κύματος covid-19, έδωσε χρόνο ο οποίος όφειλε να είχε χρησιμοποιηθεί για τη θωράκιση και ενίσχυση των παραπάνω υπηρεσιών.
Δεδομένων των κατά πάσα πιθανότητα χαμηλών ποσοστών ανοσίας του γενικού πληθυσμού, ως αποτελέσμα των οριζόντιων περιοριστικών μέτρων, υψηλός είναι ο κίνδυνος τοπικών αναζοπυρώσεων ή και άλλων επιδημικών κυμάτων, μετά την άρση του lockdown και εντός των επόμενων μηνών ή και έτους.
Με βάσει τα παραπάνω γίνεται ξεκάθαρο ότι η επιδημία covid-19 δεν μπορεί να αντιμετωπίζεται ως μία έκτακτη κατάσταση ολίγων εβδομάδων, αντιθέτως απαιτεί μακρόπνοο σχεδιασμό, επαρκή χρηματοδότηση και οργάνωση.
Η σύσταση μόνιμου μηχανισμού επιδημιολογικής επιτήρησης και δειγματοληπτικής παρακολούθησης της επιδημίας σε πραγματικό χρόνο, η επάρκεια ανθρώπινου δυναμικού και διαγνωστικών μέσων στις υπηρεσίες δημόσιας υγείας και η ολόπλευρη θωράκιση της Πρωτοβάθμιας Φροντίδας Υγείας και των νοσοκομειακών υποδομών του ΕΣΥ αποτελούν αναγκαίες προϋποθέσεις για την αντιμετώπιση της επιδημικής κρίσης την επόμενη περίοδο.
Βιβλιογραφία
1. Sands P, Mundaca-Shah C, Dzau VJ. The Neglected Dimension of Global Security — A Framework for Countering Infectious-Disease Crises. N Engl J Med. 2016;374:1281–7.
2. Markel H, Lipman H, Navarro A, Sloan A, Michalsen J, Stern AM, et al. Nonpharmaceutical interventions implemented by US cities during the 1918-1919 Influenza Pandemic. J Am Med Assoc. 2007;298:644–54.
3. Gates B. Responding to Covid-19 — A Once-in-a-Century Pandemic? N Engl J Med. 2020; doi/10.1056/NEJMp2003762
4. Wu Z, McGoogan J. Characteristics of and important lessons from the coronavirus disease 2019 (covid-19) outbreak in China. J Am Med Assoc. 2020;E1–4.
5. Κονδύλης Η, Μπένος Α. Σύγχρονες απειλές δημόσιας υγείας, η διεθνής διακυβέρνησή τους και οι εθνικές πολιτικές αντιμετώπισής τους: η περίπτωση της πανδημίας του Κορωναϊού (Covid-19). Policy brief 2020.1. Θεσσαλονίκη: ΚΕΠΥ – Κέντρο Έρευνας και Εκπαίδευσης στη Δημόσια Υγεία, την Πολιτική Υγεία και την Πρωτοβάθμια Φροντίδα Υγείας; 2020.
6. Sanders D, Sengupta A, Scott V. Ebola epidemic exposes the pathology of the global economic and political system. Int J Heal Serv. 2015;45:643–56.
7. World Health Organization. Coronovirus disease 2019 (COVID-19). Situation report – 83. Geneva: World Health Organization; 2020.
8. United Nations. Global Humanitarian response plan covid-19. United Nations coordinated appeal. April – December 2020. Geneva: United Nations; 2020. 1–80 p.
9. United Nations. Shared responsibility, global solidarity: responding to the socio-economic impacts of Covid-19. Geneva: United Nations; 2020.
10. Υπουργείο Υγείας. Ανακοίνωση για την εξέλιξη της νόσου Covid-19 στη χώρα μας – 12 Απριλίου. Αθήνα: Υπουργείο Υγείας;
11. ΕΟΔΥ. Ημερήσια έκθεση επιδημιολογικής επιτήρησης λοίμωξης από το νέο κορωνοϊό (covid-19). Δεδομένα έως 12 Απριλίου 2020. Αθήνα: Εθνικός Οργανισμός Δημόσιας Υγείας; 2020.
12. Tognotti E. Lessons from the History of Quarantine, from Plague to Influenza A. Emerg Infect Dis. 2013;19:254–9.
13. Wilder-Smith A, Freedman DO. Isolation, quarantine, social distancing and community containment: pivotal role for old-style public health measures in the novel coronavirus (2019-nCoV) outbreak. J Travel Med. 2020;27. doi/ 10.1093/jtm/taaa020
14. Gostin LO, Wiley LF. Governmental Public Health Powers During the COVID-19 Pandemic. JAMA. 2020; doi/10.1001/jama.2020.5460
15. Department of Health and Social Care. Coronavirus: action plan. A guide to what you can expect across the UK. London, UK: Department of Health and Social Care; 2020.
16. Editorial. COVID-19: delay, mitigate, and communicate. Lancet Respir Med. 2020;
17. Flahault A. COVID-19 cacophony: is there any orchestra conductor? Lancet. 2020; doi.org/10.1016/ S0140-6736(20)30675-9
18. World Health Organization. Laboratory testing strategy recommendations for Covid-19. Interim guidance 21 March 2020. Geneva: World Health Organization; 2020.
19. Leung K, Wu JT, Liu D, Leung GM. First-wave COVID-19 transmissibility and severity in China outside Hubei after control measures, and second-wave scenario planning: a modelling impact assessment. Lancet. 2020; doi/10.1016/S0140-6736(20)30746-7
20. Xu S, Li Y. Beware of the second wave of COVID-19. Lancet. 2020; doi/ 10.1016/S0140-6736(20)30845-X
21. Beeching NJ, Fletcher TE, Beadsworth MBJ. Covid-19: testing times. BMJ. 2020;m1403.
22. Moatti J-P. The French response to COVID-19: intrinsic difficulties at the interface of science, public health, and policy. Lancet Public Heal. 2020; doi/10.1016/S2468-2667(20)30087-6
23. Oppenheim B, Gallivan M, Madhav NK, Brown N, Serhiyenko V, Wolfe ND, et al. Assessing global preparedness for the next pandemic: development and application of an Epidemic Preparedness Index. BMJ Glob Heal. 2019;4:e001157.
24. World Health Organization. A strategic framework for emergency preparedness. Geneva: World Health Organization; 2017.
25. Adams JG, Walls RM. Supporting the Health Care Workforce During the COVID-19 Global Epidemic. JAMA. 2020; doi/10.1001/jama.2020.3972
26. Chopra V, Toner E, Waldhorn R, Washer L. How should U.S. hospitals prepare for Coronavirus Disease 2019 (COVID-19)? Ann Intern Med. 2020; doi/10.7326/M20-0907
27. WHO-China Joint Mission. Report of the WHO-China joint mission on coronavirus disease 2019 (COVID-19). Geneva: World Health Organization; 2020.
28. World Health Organization. Novel coronovirus (2019-nCoV). Donor alert. Geneva: World Health Orgnanisation; 2020. 1–2 p.
29. Chen S, Yang J, Yang W, Wang C, Barnighausen T. COVID-19 control in China during mass population movements at New Year. Lancet. 2020;395:764–5.
30. World Health Organization. Coronavirus Disease 2019 (COVID-19). Situation report 48. Geneva: World Health Organization; 2020.
31. Editorial. COVID-19: too little, too late? Lancet. 2020;395:755.
32. Tanne JH, Hayasaki E, Zastrow M, Pulla P, Smith P, Rada AG. Covid-19: how doctors and healthcare systems are tackling coronavirus worldwide. BMJ. 2020;368:m1090.
33. Chen S, Zhang Z, Yang J, Wang J, Zhai X, Bärnighausen T, et al. Fangcang shelter hospitals: a novel concept for responding to public health emergencies. Lancet. 2020; doi/10.1016/S0140-6736(20)30744-3
34. ΕΟΔΥ. Λοίμωξη από νέο κορωνοϊό Covid-19. Κριτήρια για εργαστηριακό έλεγχο. Αθήνα: Εθνικός Οργανισμός Δημόσιας Υγείας; 2020.
35. Κοινή Υπουργική Απόφαση. Περί λεπτομερειών σύστασης και περί συγκρότησης και λειτουργίας Κινητών Ομάδων Υγείας (Κ.ΟΜ.Υ.) Ειδικού Σκοπού για την αντιμετώπιση έκτακτων αναγκών από την εμφάνιση και διάδοση του κορωνοϊού COVID-19. ΦΕΚ Β’. 2020;1177:12605–7.
36. Κοινή Υπουργική Απόφαση. Υλοποίηση μέτρων αποφυγής και περιορισμού της διάδοσης κορωνοϊού. ΦΕΚ Β΄. 848;9487–9.
37. Κοινή Υπουργική Απόφαση. Επιβολή του μέτρου της προσωρινής απαγόρευσης της τέλεσης κάθε είδους λειτουργιών και ιεροπραξιών στους θρησκευτικούς χώρους λατρείας για το χρονικό διάστημα από 16.3.2020 εως 30.3.2020. ΦΕΚ Β΄. 2020;872:9587–8.
38. Κοινή Υπουργική Απόφαση. Καθορισμός τρόπου αποζημίωσης των αναγκαστικά διατιθέμενων προς χρήση για τη δημόσια υγεία, υλικών και εγκαταστάσεων. ΦΕΚ Β΄. 2020;1076:11281.
39. Πράξη Νομοθετικού Περιεχομένου. Κατεπείγοντα μέτρα αντιμετώπισης των αρνητικών συνεπείών της εμφάνισης του κορωνοϊού Covid-19 και της ανάγκης περιορισμού της διάδοσής του. ΦΕΚ Α΄. 2020;55:997–1005.
40. Πράξη Νομοθετικού Περιεχομένου. Μέτρα αντιμετώπισης της πανδημίας του κορωναϊού covid-19 και άλλες κατεπείγουσες διατάξεις. ΦΕΚ Α΄. 2020;75:1265–89.
41. Πράξη Νομοθετικού Περιεχομένου. Κατεπείγοντα μέτρα αντιμετώπισης της ανάγκης περιορισμού της διασποράς του κορωνοϊού covid-19. ΦΕΚ Α΄. 2020;64:1071–80.
42. Πράξη Νομοθετικού Περιεχομένου. Κατεπείγοντα μέτρα αποφυγής και περιορισμού της διάδοσης κορωνοϊού. ΦΕΚ Α΄. 2020;42:763–7.
43. Κονδύλης Η, Μπένος Α. Η επιδημική ετοιμότητα μίας χώρας προϋποθέτει τη συλλογή ολοκληρωμένων στοιχείων και τη διαφάνεια στην επικοινωνία τους. Θεσσαλονίκη: ΚΕΠΥ – Κέντρο Έρευνας και Εκπαίδευσης στη Δημόσια Υγεία, την Πολιτική Υγείας και την Πρωτοβάθμια Φροντίδα Υγείας; 2020.
44. Υπουργείο Οικονομικών. Ανακοίνωση του Υπουργού Οικονομικού κ. Χρήστου Σταϊκούρα για τις παρεμβάσεις των Υπουργείων Οικονομικών, Ανάπτυξης και Εργασίας για την αντιμετώπιση των παρενεργειών της πανδημίας του κορονοϊού. Αθήνα: Υπουργείο Οικονομικών; 2020.
45. ΕΟΔΥ. Πρόσκληση εκδήλωσης ενδιαφέροντος προσωπικού διαφόρων ειδικοτήτων με καθεστώς έκδοσης δελτίου παροχής υπηρεσιών στο πλαίσιο αντιμετώπισης κρουσμάτων του novel corona virus 2019-nCov, 28/02/2020. Αθήνα: Εθνικός Οργανισμός Δημόσιας Υγείας; 2020.
46. Editorial. COVID-19: protecting health-care workers. Lancet. 2020;395:922.
47. Godlee F. Covid-19: weathering the storm. BMJ. 2020;m1199.
48. Pollock AM, Roderick P, Cheng K, Pankhania B. Covid-19: why is the UK government ignoring WHO’s advice? BMJ. 2020;m1284.
e-prologos.gr